INTRODUCCIÓN
La diástasis abdominal (DA) es un aumento de la distancia interrectos (DIR) abdominales en la línea alba debido a un ensanchamiento o adelgazamiento de la misma–. Esta separación puede traducirse en una reducción de la fuerza y la resistencia de los músculos abdominales–, lo que podría relacionarse con problemas musculoesqueléticos, tales como lumbalgias,. Además, también se asocia con prolapsos, autopercepción corporal negativa, incontinencias urinarias y/o fecales y una menor calidad de vida–,.
Los principales factores de riesgo para la DA son el embarazo, la multiparidad, la edad de maternidad, la obesidad, la edad, el desempeño abdominal, el estrés de la pared abdominal y la etnia–,. Aunque la asociación de cada factor necesita ser estudiada con mayor profundidad,.
Para el diagnóstico o el seguimiento de la DA se realiza una medición de la DIR, que tiene distintos valores dependiendo del lugar de medición, de la posición del paciente y del instrumento de medición,,. La medición se puede realizar con el ancho de dedos, paquímetro, cinta métrica, ecografía (ECO), resonancia magnética y tomografía computarizada,,, siendo estos dos últimos los menos utilizados. La ECO es la prueba de imagen más usada debido a que no es invasiva y a su bajo costo,. El ancho de dedos es un método fácil, que requeriría ser contrastada con otra prueba de mayor fiabilidad,. El paquímetro es confiable, económico y fácil de aplicar.
La DA se observa con frecuencia en el embarazo. En este periodo se producen cambios hormonales en el tejido conectivo y biomecánicos, con un aumento de la presión intraabdominal prolongado en el tiempo debido al crecimiento del feto,,,. Se estima que la prevalencia de la DA en el tercer trimestre de gestación es del 66-100% y a los 12 meses después del parto es aproximadamente del 36%–,,. En la mayoría de los casos se produce una resolución con el fin del embarazo, pero en ocasiones persiste,, en estos casos las mujeres buscan consejo sanitario.
Pese a la poca evidencia del tratamiento conservador, esta es la primera línea de abordaje,. El tratamiento fisioterapéutico incluye diversas terapias, que han demostrado efectividad en la reducción de la DA. Dentro de ellas se encuentra el ejercicio terapéutico, que se establece como la principal línea de tratamiento y se basa sobre todo en trabajo de fuerza y resistencia combinado sobre la musculatura estabilizadora, incluyendo pared abdominal, zona lumbar y suelo pélvico. Esta terapia basada en ejercicio tiene como objetivo principal solventar las deficiencias estructurales y funcionales de la musculatura estabilizadora, y ha demostrado efectos positivos también en combinación con otras terapias como pueden ser la estimulación eléctrica, buscando una mayor activación de fibras musculares profundas, la terapia manual, con efectos sobre la regulación en el tono de los tejidos, y los soportes físicos, que pueden ir desde fajas abdominales que complementan y ayudan a la función de la musculatura abdominal, hasta vendajes neuromusculares como el kinesiotape, que parece generar soporte además de activación de fibras superficiales, con efectos todavía controvertidos,,.
En casos severos, cuando el tratamiento conservador no logra los objetivos, se recurre a la intervención quirúrgica,. La cirugía, para acercar la DIR, puede ser: abierta, laparoscópica, endoscópica o híbrida,. Las tasas de recurrencia son bajas,, pero este método es invasivo,. Además, pueden tener efectos adversos intraoperatorios y postoperatorios entre los que se incluyen: dolor, infección de heridas, hematomas, seromas, extrusiones de la malla, cambios vasomotores, lesión nerviosa, cicatrices, o trastornos sensoriales en la piel abdominal,.
Ambos tratamientos parecen producir mejoras en la morfología, la funcionalidad de los abdominales y la calidad de vida de los pacientes,. Sin embargo, hasta el momento no existe un protocolo específico fisioterapéutico,, lo que justifica la necesidad de realización de esta revisión de revisiones, con el objetivo de analizar la evidencia disponible sobre los diferentes abordajes en el manejo de la diástasis abdominal, con el fin de identificar la intervención más efectiva. Se hipotetiza que los resultados y conclusiones de este trabajo podrían contribuir a mejorar el conocimiento científico en cuanto al abordaje de la diástasis abdominal, conociendo más en profundidad que técnicas y ejercicios resultan beneficiosos para su reducción.
METODOLOGÍA
Para la realización de la presente revisión general (umbrela review) se siguieron las directrices de la declaración PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analysis).
El objetivo de este estudio fue analizar los distintos tratamientos de fisioterapia para la DA siguiendo la metodología PICO (Population, Interventions, Comparison and Outcomes) siendo las pacientes mujeres de cualquier edad con DA, el tratamiento fisioterapéutico la intervención, no se ha considerado necesaria la comparación entre intervenciones ni grupos y el resultado principal el grado de variación de la DIR para mejorar, o no, la DA.
La búsqueda bibliográfica se ha realizado entre los meses de diciembre del 2023 y enero del 2024 entre artículos desde que existe evidencia en las bases de datos: PubMed, PEDro, CINAHL, Scopus, Medline y Cochrane. La ecuación de búsqueda se ha diseñado utilizando los descriptores Medical Subject Headings MeSH: "Diastasis, Muscle"[Mesh], "Abdominal Muscles"[Mesh], "Physical Therapy Modalities"[Mesh]; y los términos libres: “diastasis”, “physical therapy”, “abdominal” y “abdominal muscles” combinándolos entre ellos con el operador booleano “AND”. En la tabla 1 se muestran las bases de datos con las respectivas ecuaciones de búsqueda.
Como criterio de inclusión se han seleccionado todas aquellas revisiones sistemáticas que estudien la mejora de la DA. No se ha empleado ningún filtro automático en ninguna de las bases de datos. Además, no se han aplicado restricciones de idioma, fecha o tipo de revisión. Tras la eliminación de los estudios duplicados, las investigadoras J.G.L y A.A.C analizaron los títulos y resúmenes para realizar un cribado manual. Una vez terminada esta fase, se ha procedido con el cribado a texto completo. Se ha usado Zotero para la gestión de las referencias bibliográficas.
La calidad metodológica de los estudios seleccionados ha sido evaluada siguiendo las directrices del método AMSTAR-2 (Ameasurement Tool to Assess Systematic Reviews). En dicha escala las preguntas número 2, 4, 7, 9, 11, 13 y 15 son los dominios críticos que las revisiones deben cumplir con obligatoriedad para poder clasificarlas como “calidad elevada”; de no cumplirse uno de estos criterios pasa a ser clasificada como “calidad metodológica baja”; de no responder a más de un dominio crítico la revisión se considera de “calidad críticamente baja”. Si falta más de una debilidad no crítica, se clasifican como “calidad moderada”.
RESULTADOS
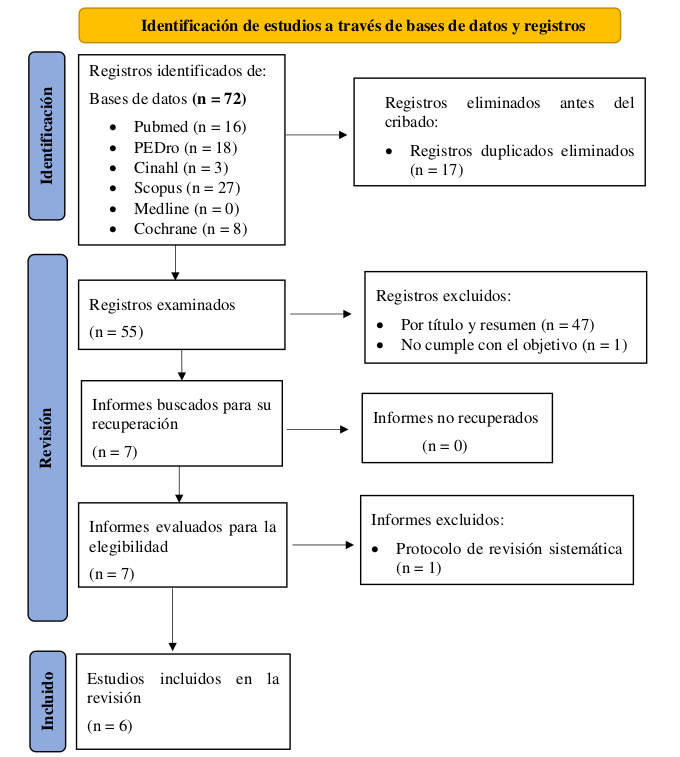
Realizada la búsqueda bibliográfica, se identificaron 72 artículos, seleccionando 6 revisiones sistemáticas para su análisis, tal como se muestra en el diagrama de flujo PRISMA de la Figura 1.
Las puntuaciones de cada artículo en la escala AMSTAR-2 se pueden consultar en la Tabla 2, resultando uno de ellos de calidad metodológica moderada, tres– de calidad metodológica baja y dos, de calidad críticamente baja.
En la Tabla 3 se muestran las características relativas a los tipos de estudio incluidos en cada revisión y su muestra. Además de cómo fue valorada, tratada y los resultados obtenidos relativos a la DA.
En todos los estudios ha variado el material usado para valorar la DIR, utilizando, principalmente, uno o la combinación de los siguientes: palpación–, ECO–, cinta métrica,, o paquímetro–. Además, el nivel de medición ha variado a lo largo de toda la línea alba,– y el método entre en reposo y en contracción,,,. Otros estudios no han especificado el método, de medición.
La DIR considerada DA en los estudios ha sido muy variada, siendo más de 2-3cm, o más de 2 dedos,,.
En el estudio de Carrera et al., que realizaron la evaluación inmediata tras realizar un tipo de ejercicio, se observó que el curl up, medido en la mayoría con ECO a final de exhalación, produce una disminución estadísticamente significativa de la DIR respecto al reposo en sujetos con DA.
El estudio de Benjamin et al. de 2014. comenta que una posible explicación de los resultados hallados, de evitar el riesgo de desarrollar DA, sería que el ejercicio prenatal ayuda a mantener el tono, la fuerza y el control de los músculos abdominales. Además, las mujeres que realizan ejercicio en el embarazo suelen hacerlo antes del embarazo, por lo que suelen estar más en forma y tener la musculatura abdominal más acondicionada que las mujeres sedentarias. Este estudio apunta que no se puede evidenciar que el ejercicio pueda ayudar a prevenir o reducir la DA, durante el periodo prenatal y postnatal, debido a la mala calidad metodológica.
Sobre las revisiones incluidas, han incluido un total de 81 artículos científicos, con un total de 4914 sujetos analizados. De todas las revisiones de este trabajo, se presentan un 61% de ensayos clínicos aleatorizados, un 21% de estudios de caso, un 11,5% de estudios cuasiexperimentales, un 2,5% de estudios retrospectivos, un 2,5% de estudios piloto y un 1,5% de estudios descriptivos. El que más artículos presenta es el trabajo de Mommers et al., con 20 estudios, y el que menos presenta es el de Gluppe et al. con 7.
En relación a la muestra, un 67% son mujeres (n=3284, min=336; max=1497), con un rango de edad entre 18 y 45 años. En cuanto a las características de estas mujeres que se puedan relacionar con la diástasis abdominal, gran parte de las mujeres incluidas se encuentran en el periodo posnatal, y solo 173 se encuentran en periodo prenatal y buscan prevenir. Por último, un 6,7% son nulíparas.
El abordaje virtual con ejercicio terapéutico, realizado por dos estudios en la revisión de Chen et al., cuenta con la ventaja de poder llegar con más facilidad a mujeres postparto con la realización de ejercicio regular en el hogar, pudiendo mejorar la estabilidad de tronco y la calidad de vida.
El estudio de Mommers et al. señala que, pese a la importancia de los resultados estéticos y que suele ser la causa por la que las pacientes buscan atención médica, el 85% de las intervenciones son abiertas, es decir, mediante una incisión a través de la línea media. También apunta que el tratamiento quirúrgico sólo corrige el ensanchamiento de la línea alba, pero no influye en la laxitud general de la pared abdominal. Debido a lo anterior, la fisioterapia podría ser útil tras una intervención quirúrgica de la DA para lograr un resultado funcional satisfactorio.
No se ha reportado presencia de efectos adversos del tratamiento fisioterapéutico, a excepción de una reacción al kinesiotape en el estudio de Benjamin et al de 2023. En cambio, en el estudio de Mommers et al. las complicaciones quirúrgicas más frecuentes encontradas han sido el seroma, el hematoma y el dolor abdominal.
En el estudio de Benjamin et al. 2023 se encontró una evidencia certera moderada de que los ejercicios abdominales tenían un efecto pequeño en la reducción de la DIR, con una media de 0,4cm.
[i] AI: artículos incluidos. BAPFMT: entrenamiento de los músculos del suelo pélvico asistido por biorretroalimentación electromiográfica. CV: calidad de vida. DA: diástasis abdominal. DIR: distancia interrectos: ECA: ensayo clínico aleatorizado. ECO: ecografía. ENM: estimulación eléctrica neuromuscular. EMA: ejercicio centrado en la musculatura abdominal. FA: faja abdominal. IQ: intervención quirúrgica. MSP: musculatura del suelo pélvico. NE: no especificado.
Además de la disminución en la DIR, los programas de ejercicio parecen aumentar la calidad de vida de las mujeres postparto,, mejorando los ítems de función física, y social en el cuestionario SF-36; aumentan el grosor, la resistencia y la fuerza de la musculatura abdominal– medida con dispositivos isocinéticos específicos (Biodex) y/o pruebas de resistencia; y disminuye el dolor lumbar–. A su vez, dos revisiones, reportan que la combinación del ejercicio centrado en la musculatura abdominal con faja abdominal parecen mejorar la imagen corporal de las pacientes.
DISCUSIÓN
El principal tratamiento fisioterapéutico incluido en todas las revisiones analizadas– para la DA ha sido el ejercicio centrado en la musculatura abdominal, pero se debe tener en cuenta cómo se ha realizado la medición de dicha distancia. Se ha observado que esta intervención parece reducir la DIR, pero todos los estudios insisten en la precaución de los resultados debido a la baja calidad metodológica de los artículos incluidos. Aunque en la revisión de Benjamin et al. de 2023 se encuentra evidencia certera moderada, esta reducción de la DIR es pequeña, con una media de 0,4cm. La revisión de Mommers et al. reporta que existe solo una reducción en contracción, pero no en reposo. El estudio de Carrera et al. apunta que durante la realización de un curl-up se produce una aproximación de los rectos abdominales. Además, el artículo de Gluppe et al. señala que incluir el curl-up en el tratamiento podría ser más efectivo. En todas las revisiones, los ejercicios centrados en la musculatura abdominal son muy heterogéneos, al igual que la duración y la frecuencia del tratamiento. Teniendo presente lo mencionado con anterioridad, múltiples estudios han observado una disminución inmediata de la DIR al realizar un curl-up, comparado con la posición de reposo–. Esto podría deberse a que durante una contracción de los rectos abdominales se produce una aproximación de los mismos, dando como resultado una reducción de la DIR. Una investigación reciente, que incluía un programa de 12 semanas de curl-up, señala que no se alcanzaron datos significativos de una disminución de la DIR, pero sí se produjo una clara mejoría en el grosor y la fuerza de la musculatura abdominal. Es relevante resaltar que los ejercicios fueron realizados por las participantes en el domicilio sin supervisión. Debido a que la línea alba es un tejido conectivo, la DA puede ser causada por cambios en el colágeno. Una posible explicación de por qué se produce una disminución de la DIR con el ejercicio es que al someter los tejidos fasciales a carga se estimula la remodelación del colágeno. Actualmente, los investigadores coinciden en que la capacidad de generar tensión en la línea alba es crucial para la función de la pared abdominal y es más importante que el cierre completo de DA. Una combinación de coactivación de la musculatura abdominal, profunda y superficial resultó ser segura y eficaz para tensar la línea alba sin separar aún más los rectos abdominales,.
Además de los programas de ejercicio centrados en la musculatura abdominal se incluyeron otros tratamientos, principalmente el entrenamiento de la musculatura del suelo pélvico, (MSP), estimulación eléctrica neuromuscular– y faja abdominal,,.
Los estudios de Carrera et al. y Gluppe et al., que han incluido entrenamiento de la MSP, han observado que éste no parece influir en la DA. Un estudio reciente encontró que no había diferencia en la fuerza de la MSP entre las mujeres posparto con y sin DA. Serían necesarios más estudios con efectos a largo plazo respecto a la sinergia de la MSP y el transverso, ya que diversos estudios han demostrado que las contracciones del transverso podrían ampliar la DIR–,, causado posiblemente por su inserción anterior a los laterales de cada recto abdominal,,.
Los estudios que combinan un programa de ejercicio centrado en la musculatura abdominal con estimulación eléctrica neuromuscular – reportan que la combinación de ambos podría ser más eficaz para reducir la DIR. Esto podría deberse a que esta aplicación activa las fibras tipo II en niveles relativamente bajos de estimulación e influye en la excitabilidad de la placa motora,. Además, la estimulación eléctrica neuromuscular puede reclutar fibras musculares profundas con intensidades de entrenamiento más bajas. Asimismo, las contracciones musculares inducidas por la estimulación eléctrica activan, a una intensidad comparable, una mayor proporción de fibras musculares tipo II que el ejercicio voluntario, porque típicamente las fibras tipo II se activan sólo durante las contracciones voluntarias de alta intensidad.
La faja abdominal,, o los medios de soporte físico externos, como el kinesiotape, se utilizan combinados con el ejercicio. En los tres estudios,, que incluían este tratamiento no existe evidencia de que mejoren los resultados del ejercicio y su uso prolongado no se relaciona con mejores resultados. Otra revisión apunta que podrían no tener ningún efecto terapéutico aplicados por sí solo. Su uso se fundamenta en imitar la tensión fascial del músculo transverso, pudiendo proporcionar una biorretroalimentación para éste. Pese a ello, es relevante resaltar que otros autores recomiendan su uso con precaución, ya que pueden aumentar la presión intraabdominal y ejercer presión sobre la MSP.
En referencia a la calidad metodológica de las revisiones sistemáticas evaluadas con la escala AMSTAR-2, se ha considerado que solo uno de ellos alcanzó calidad metodológica moderada, tres– calidad metodológica baja y dos, calidad críticamente baja. Por ende, hay que ser precavidos con los resultados obtenidos. Pese a la baja calidad metodológica de los estudios, es pertinente resaltar que la mayoría han evaluado el riesgo de sesgo de los estudios y lo han tenido en cuenta a la hora de discutir los resultados.
Cabe destacar cómo se ha diagnosticado la DA y cómo se ha realizado la medición de la DIR. El valor de DIR considerada DA, en los estudios que la han reportado, ha sido muy variada, siendo más de 2-3cm, o más de 2 dedos,,. Además ha variado el material usado para valorar la DIR en todos los estudios, utilizando principalmente, uno o una combinación de los siguientes: palpación–, ECO–, cinta métrica,, o paquímetro–. También ha variado tanto el nivel de medición a lo largo de toda la línea alba,– como el método de medición entre reposo y contracción,,,. Otros estudios no han especificado el método, de medición. La variabilidad en la herramienta de medición, el método de evaluación relacionado con la posición del paciente en la prueba y la ubicación de la medición de DIR puede haber resultado en datos de DA inconsistentes. Actualmente, no hay consenso sobre el punto de corte para el diagnóstico, aunque algunos investigadores consideran que a partir de 2,2 o 2,3cm a nivel del ombligo medido con ECO es un valor clínicamente importante. Vale la pena mencionar que también se puede inspeccionar toda la línea alba de origen a inserción con ECO para determinar el patrón de DA e identificar la ubicación de la mayor DIR. Beer et al. midieron con ecografía la DIR de mujeres nulíparas sanas en reposo, clasificando valores de DA: >1,5 cm en el xifoides, >2,2 cm a 3 cm por encima del ombligo y >1,6 cm a 2 cm por debajo del ombligo. Una reciente revisión sistemática de 2023 sobre la medición con ECO de la DIR afirma que aún no existe un consenso sobre la ubicación y el método de medición. Por lo que propone, para facilitar la reproducibilidad y comparación entre estudios, una estandarización del protocolo en supino incluiría la medición al final de una espiración normal y la ubicación sería en 4 sitios: (1) la mitad de la distancia umbilical borde-xifoideo superior, (2) un cuarto de la distancia límite umbilical superior-xifoides (más proximal al ombligo), (3) el borde umbilical superior y (4) un cuarto de la distancia límite umbilical superior-pubis (proximal al ombligo).
Los métodos de medición con un nivel de fiabilidad más alto son el paquímetro y el ECO. Teniendo en cuenta que la ECO es el estándar de oro en la evaluación de la DIR, es importante destacar que es un método confiable cuando las imágenes son tomadas por ecografistas experimentados. Actualmente, con la creciente accesibilidad a ecógrafo por los fisioterapeutas, se ha estudiado que la adquisición y procesamiento de imágenes es aceptable cuando se realizan por encima o por debajo del ombligo, no siendo así a la altura del ombligo. El paquímetro es un método asequible menos dependiente del evaluador, que cuenta con una sensibilidad del 89,7% y una especificidad del 75%. Aunque la palpación no sea un método fiable, es importante destacar su utilidad en el cribado de pacientes y su confiabilidad intraevaluador. Paralelamente, es interesante resaltar que existe un buen acuerdo a la palpación entre las evaluaciones por parte del paciente, autochecking, y los clínicos, estando en el estudio de Cardaillac et al.. de acuerdo en el 92 % de las mismas.
Además de la evaluación de la DIR, en tres estudios– se ha observado un aumento de la fuerza y resistencia de la musculatura abdominal evaluada con dispositivos isocinéticos específicos (Biodex) y/o pruebas de resistencia. Esta mejora obtenida podría explicarse a través de los cambios adaptativos en los músculos causada por el ejercicio, es decir, cómo las capacidades metabólicas de los músculos se sobrecargan progresivamente. El músculo se vuelve más fuerte como resultado de la hipertrofia de las fibras musculares y el aumento del reclutamiento de sus unidades motoras.
Los estudios de Chen et al. y Gluppe et al. señalan que la combinación del ejercicio centrado en la musculatura abdominal con faja abdominal podría mejorar la imagen corporal de las pacientes. En el estudio de Chen et al. y Benjamin et al., se observan mejoras en la calidad de vida debido a una mejor puntuación en los ítems de función física en el cuestionario SF-36. Se ha contemplado una correlación negativa entre la imagen corporal y la DA,. Fuentes-Aparicio et al. apunta que una mayor DA se relaciona con niveles más bajos de satisfacción con el área abdominal; mientras que Cardaillac et al. señala que no se vinculó relación con la gravedad de la DA. A su vez, la reducción de la calidad de vida, debido a la salud física y el funcionamiento, puede estar relacionada con una menor satisfacción de la imagen corporal. Las limitaciones físicas en los sujetos con DA podrían estar relacionadas con una menor capacidad para estabilizar el tronco, asociado a la disminución de la fuerza de los flexores del tronco en sujetos con DA descrita previamente.
Otro dato que se ha observado es una disminución del dolor lumbar–. Pese a que en la literatura actual no se ha reportado una asociación significativa entre la DA y el dolor lumbar,,,, no debemos obviar que el ejercicio es uno de los principales tratamientos conservadores para la lumbalgia. Probablemente, la realización de ejercicio para la DA pueda mejorar el dolor lumbar. La terapia con ejercicio tiene como objetivo aumentar la fuerza muscular y articular, mejorar la función y el rango de movimiento, lo que se estima que reduce el dolor y la discapacidad.
Aunque la DA afecta tanto a hombres como a mujeres, está más estudiada en mujeres postparto o de 3ª edad. Se desconoce la prevalencia en hombres, y rara vez se presenta en mujeres nulíparas. La combinación de cambios hormonales (como la alteración del equilibrio progesterona-estradiol y el aumento de las concentraciones de la hormona relajante) y el aumento del volumen abdominal (con un incremento promedio de 115% de la circunferencia abdominal) son responsables de la alta tasa de investigación y desarrollo de DA en los embarazos. Asimismo, se ha reportado una prevalencia del 52% en pacientes menopáusicas uroginecológicas que habían tenido hijos, lo que sugiere que la DA puede persistir años después de la maternidad. Debido a la influencia hormonal en el tejido fascial, su persistencia postparto podría estar relacionada con los niveles de estrógeno bajos durante el postparto. Este mismo descenso de estrógenos ocurre, de igual manera, en mujeres de edad avanzada posmenopáusicas. Esto puede influir negativamente en la DA porque la línea alba es un tejido fascial y el estrógeno tiene un efecto estimulante en la síntesis de colágeno en reposo.
Por otro lado, la etiología es distinta entre sexos, ya que presentan diferencias estructurales en la composición de colágeno y la arquitectura anatómica de la línea alba. La síntesis de colágeno inducida por el ejercicio es menor en mujeres que en hombres, por lo que las mujeres podrían ser más propensas a lesiones del tejido fascial. La causa de DA en los hombres suele ser la presión intraabdominal absoluta aumentada por la obesidad visceral y el aumento de la presión relativa por el ejercicio.
Respecto a los datos de reducción de la DA en mujeres postparto, debido a la resolución espontánea tras el parto, es muy importante tener en cuenta cuánto tiempo ha pasado desde el alumbramiento, dato no incluido en la mayoría de las revisiones. En futuras líneas de investigación se necesitan ensayos clínicos aleatorizados más grandes y de alta calidad metodológica que evalúen el efecto de ejercicios concretos en la DA a largo plazo. Por ende, es necesario que se unifiquen las e intervenciones para que los datos no sean tan heterogéneos y resulten más comparables.
CONCLUSIÓN
No se ha logrado identificar de manera definitiva el mejor abordaje desde la fisioterapia para el manejo de la DA. Los programas de ejercicio se consideran la primera línea de abordaje conservador, proporcionando beneficios tanto musculoesqueléticos como psicológicos en las mujeres en el postparto. No obstante, hasta el momento, no se ha demostrado que algún ejercicio específico reduzca significativamente la DIR, por lo que se aconseja ser precavidos a la hora de recomendar ejercicios específicos en el tratamiento de la DA.
Bibliografía
1.
Soleimanzadeh E, Adigozali H, Salehi-Pourmehr H, Ghanavati T, Ghaderi F. Physiotherapy Interventions and Assessment Methods for Diastasis Recti Abdominis in Postpartum Women: A Systematic Review Protocol. Muscle Ligaments Tendons J [Internet]. 2023;13(03):456. Disponible en: https://www.mltj.online/physiotherapy-interventions-and-assessment-methods-for-diastasis-recti-abdominis-in-postpartum-women-a-systematic-review-protocol/
2.
Benjamin DR, Frawley HC, Shields N, van de Water ATM, Taylor NF. Relationship between diastasis of the rectus abdominis muscle (DRAM) and musculoskeletal dysfunctions, pain and quality of life: a systematic review. Physiotherapy [Internet]. 2019;105(1):24-34. Disponible en: https://www.sciencedirect.com/science/article/pii/S0031940618301329
3.
Critchley CJC. Physical Therapy Is an Important Component of Postpartum Care in the Fourth Trimester. Phys Ther [Internet]. 2022;102(5):1-8. Disponible en: https://doi.org/10.1093/ptj/pzac021
4.
5.
6.
7.
Cardaillac C, Vieillefosse S, Oppenheimer A, Joueidi Y, Thubert T, Deffieux X. Diastasis of the rectus abdominis muscles in postpartum: Concordance of patient and clinician evaluations, prevalence, associated pelvic floor symptoms and quality of life. Eur J Obstet Gynecol Reprod Biol. 2020;252:228-32.
8.
Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. Declaración PRISMA 2020: una guía actualizada para la publicación de revisiones sistemáticas. Rev Esp Cardiol [Internet]. 2021;74(9):790-9. Disponible en: https://www.sciencedirect.com/science/article/pii/S0300893221002748
9.
Santos CMDC, Pimenta CADM, Nobre MRC. The PICO strategy for the research question construction and evidence search. Rev Lat Am Enfermagem [Internet]. 2007;15(3):508-11. Disponible en: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0104-11692007000300023&lng=en&tlng=en
10.
Ciapponi A. AMSTAR-2: herramienta de evaluación crítica de revisiones sistemáticas de estudios de intervenciones de salud. Evid Actual En Práctica Ambulatoria [Internet]. 2018;21(1). Disponible en: http://www.evidencia.org.ar/index.php/Evidencia/article/view/6834
11.
12.
13.
14.
15.
16.
Benjamin DR, Van De Water ATM, Peiris CL. Effects of exercise on diastasis of the rectus abdominis muscle in the antenatal and postnatal periods: a systematic review. Physiotherapy [Internet]. 2014;100(1):1-8. Disponible en: https://linkinghub.elsevier.com/retrieve/pii/S0031940613000837
17.
18.
19.
20.
21.
22.
23.
24.
Bø K, Hilde G, Tennfjord MK, Sperstad JB, Engh ME. Pelvic floor muscle function, pelvic floor dysfunction and diastasis recti abdominis: Prospective cohort study. Neurourol Urodyn [Internet]. 2017;36(3):716-21. Disponible en: https://onlinelibrary.wiley.com/doi/10.1002/nau.23005
25.
26.
Theodorsen NM, Strand LI, Bø K. Effect of pelvic floor and transversus abdominis muscle contraction on inter-rectus distance in postpartum women: a cross-sectional experimental study. Physiotherapy [Internet]. 2019;105(3):315-20. Disponible en: https://www.sciencedirect.com/science/article/pii/S0031940618303110
27.
28.
29.
30.
31.
32.
33.
34.
Mota P, Pascoal AG, Sancho F, Carita AI, Bø K. Reliability of the inter-rectus distance measured by palpation. Comparison of palpation and ultrasound measurements. Man Ther [Internet]. 2013;18(4):294-8. Disponible en: https://www.sciencedirect.com/science/article/pii/S1356689X12002421
35.
El-Mekawy HS, ElDeeb A, Lythy MAE, Elbegawy AF. Effect of Abdominal Exercises versus Abdominal Supporting Belt on Post-Partum Abdominal Efficiency and Rectus Separation. Int J Med Health Sci [Internet]. 2013;7(1):75-9. Disponible en: https://www.semanticscholar.org/paper/Effect-of-Abdominal-Exercises-versus-Abdominal-Belt-El-Mekawy-ElDeeb/0a305c723f506cdd252299859a7f4a093957d133
36.
37.
Hayden JA, Ellis J, Ogilvie R, Malmivaara A, Tulder MW. Exercise therapy for chronic low back pain. Cochrane Database Syst Rev [Internet]. 2021;2021(9):CD009790. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8477273/
38.
39.
40.
Barbu RM, Gavrilescu CM, Cojocaru E, Popescu RI, Ababei D, Bild W. Hormonal effects of estrogen and progesterone in postpartum depression. Bull Integr Psychiatry [Internet]. 2020;86(3):87-94. Disponible en: http://dev.buletindepsihiatrie.ro/011-hormonal-effects-of-estrogen-and-progesterone-in-postpartum-depression/